Douleur articulaire, sensibilité au toucher, raideur… Autant de signes qui peuvent évoquer une arthrite. Des millions de Français, de tout âge, sont concernés : 10 millions pour l’arthrose, 600 000 pour la goutte, 300 000 pour la polyarthrite rhumatoïde ! Les types de maladies sont nombreux et ont chacun des caractéristiques propres. Le traitement dépend des causes et implique une approche multidisciplinaire. Tour d’horizon.
Qu’est-ce que l’arthrite ?
L’arthrite fait référence à une centaine de maladies se caractérisant par l’inflammation d’une ou de plusieurs articulations. Le mot est dérivé du grec (« arthro- » = articulation et « -itis » = inflammation).
L’inflammation est une réaction naturelle du corps en cas d’atteinte d’un tissu. Selon le type d’arthrite, elle peut affecter diverses structures de l’articulation, notamment :
- la membrane synoviale (tapissant l’intérieur de l’articulation),
- le cartilage,
- les ligaments,
- les os.
Quels sont les principaux types d’arthrite ?
Les deux principaux types d’arthrite sont l’arthrose et la polyarthrite rhumatoïde. Il existe également de nombreuses autres formes touchant des personnes de différents âges.
L’arthrose
L’arthrose est le type d’arthrite le plus courant. Elle concerne environ 15 % de la population française, mais touche 80 % des personnes âgées de 80 et plus (INSERM).
Cette maladie articulaire dégénérative affecte le cartilage (tissu mou amortissant les chocs et protégeant les extrémités des os dans une articulation).
L’arthrose entraîne :
- destruction du cartilage,
- inflammation de la membrane synoviale,
- augmentation de la densité de l’os sous-chondral (situé sous le cartilage),
- ostéophytose marginale (apparition d’ostéophytes ou becs de perroquets sur la partie externe de l’articulation).
L’arthrose provoque des douleurs articulaires et peut limiter l’amplitude des mouvements (c’est-à-dire la capacité à bouger et plier librement une articulation). Dans les cas les plus graves, l’articulation peut perdre toute mobilité, entraînant un handicap (surtout au niveau de la colonne vertébrale, des genoux et des hanches).
La polyarthrite rhumatoïde (PR)
La polyarthrite rhumatoïde est une maladie inflammatoire auto-immune. Le système immunitaire (mécanisme de défense contre les infections) attaque les articulations, les tissus et les organes sains.
Survenant le plus souvent chez les femmes en âge de procréer (15-44 ans), cette maladie provoque une inflammation de la membrane synoviale des articulations.
Elle peut entraîner :
- douleurs,
- raideur,
- gonflement,
- perte de fonction articulaire.
Dans les formes sévères, la polyarthrite rhumatoïde peut entraîner des changements morphologiques d’une articulation (par exemple : courbure ou déviation des doigts).
La polyarthrite rhumatoïde touche principalement les articulations des mains et des pieds et est souvent bilatérale. Autrement dit, elle affecte les mêmes articulations des deux côtés du corps (notamment, les deux mains ou les deux pieds), en même temps et avec les mêmes symptômes. Ce caractère symétrique la distingue des autres formes d’arthrite.
Environ deux à trois fois plus de femmes que d’hommes sont atteintes de cette maladie.
La goutte
La goutte est une monoarthrite aiguë (arthrite d’une seule articulation). Elle est due à un excès d’acide urique dans le sang. Ce dernier est produit par l’organisme à partir de l’alimentation. Son excès entraîne la formation de cristaux d’urate de sodium dans le liquide et la membrane des articulations, provoquant une crise d’arthrite extrêmement douloureuse.
L’articulation la plus fréquemment touchée est celle du gros orteil. Cette maladie chronique est plus fréquente chez les hommes que chez les femmes.
L’arthrite septique ou arthrite infectieuse
L’arthrite peut être causée par une infection bactérienne, virale ou fongique :
- arthrite ou maladie de Lyme (due à une bactérie de type borrélie, transmise par des tiques) ;
- arthrite réactionnelle (pouvant survenir notamment après une infection digestive ou génitale). Elle s’accompagne parfois d’une conjonctivite et d’une urétrite (chez l’homme) ou d’une cervicite (inflammation du col de l’utérus, chez la femme). Les patients peuvent aussi souffrir d’une éruption cutanée ou encore d’ulcérations buccales.
L’arthrite ou rhumatisme psoriasique
Certains patients atteints de psoriasis, une affection cutanée courante provoquant des desquamations (perte de bouts de peau) et des éruptions, souffrent également d’arthrite.
L’arthrite psoriasique affecte souvent les articulations interphalangiennes (situées à l’extrémité des doigts ou des orteils). Elle peut entraîner des modifications des ongles des mains et des pieds. Parfois, la colonne vertébrale peut également être touchée.
Lupus érythémateux systémique
Le lupus est une maladie auto-immune chronique, pouvant affecter différents organes (peau, reins, cœur, poumons, cerveau, vaisseaux sanguins).
Il provoque souvent une inflammation articulaire, touchant surtout les doigts, mains, épaules et genoux. Il cause alors des douleurs, raideurs et gonflements, similaires à ceux de la polyarthrite rhumatoïde. L’inflammation détruit rarement les articulations.
La spondylarthrite ankylosante
Cette maladie est une forme de rhumatisme inflammatoire chronique de la colonne vertébrale. Elle provoque des douleurs et une raideur au niveau du squelette axial (rachis et bassin, c’est-à-dire colonne vertébrale et hanches). La maladie peut également entraîner une arthrite au niveau de la cage thoracique, des épaules et des genoux.
Elle touche principalement les hommes à la fin de l’adolescence et au début de l’âge adulte.
L’arthrite juvénile idiopathique
Il s’agit du type d’arthrite inflammatoire le plus courant chez les enfants. Cette maladie provoque :
- douleurs,
- raideur,
- gonflement,
- perte de fonction des articulations.
Les jeunes atteints présentent également parfois des éruptions cutanées et de la fièvre.
Quels sont les symptômes de l’arthrite ?
Les symptômes de l’arthrite varient selon le type spécifique de maladie. Chaque forme affecte l’organisme différemment.
En général, les symptômes de l’arthrite sont les suivants :
- douleurs articulaires,
- sensibilité au toucher autour de l’articulation,
- raideur,
- réduction de l’amplitude des mouvements,
- gonflement,
- rougeur ou chaleur au niveau de l’articulation,
- décoloration de la peau.
Quelles sont les causes de l’arthrite ?
Les causes dépendent du type d’arthrite dont la personne est atteinte :
- l’arthrose est la conséquence d’une usure précoce du cartilage, liée au vieillissement ;
- un dérèglement du système immunitaire cause diverses formes de maladies auto-immunes entraînant une arthrite (polyarthrite rhumatoïde, lupus…) ;
- des infections bactériennes, virales ou mycosiques sont responsables de plusieurs formes d’arthrite ;
- la formation de cristaux de composés organiques (acide urique ou pyrophosphate de calcium) peut provoquer une arthrite microcristalline. C’est le cas de la goutte et de la chondrocalcinose.
L’arthrite peut aussi être « idiopathique », c’est-à-dire sans cause apparente.
Les facteurs de risque de l’arthrite dépendent de la forme spécifique, mais on peut notamment citer les suivants :
- tabagisme,
- obésité,
- âge (dans l’arthrose et la goutte),
- antécédents familiaux et hérédité,
- sexe (hommes dans la goutte, femmes dans la polyarthrite rhumatoïde),
- sédentarité ou au contraire métiers sollicitant beaucoup les articulations,
- maladies préexistantes (surtout les pathologies auto-immunes).
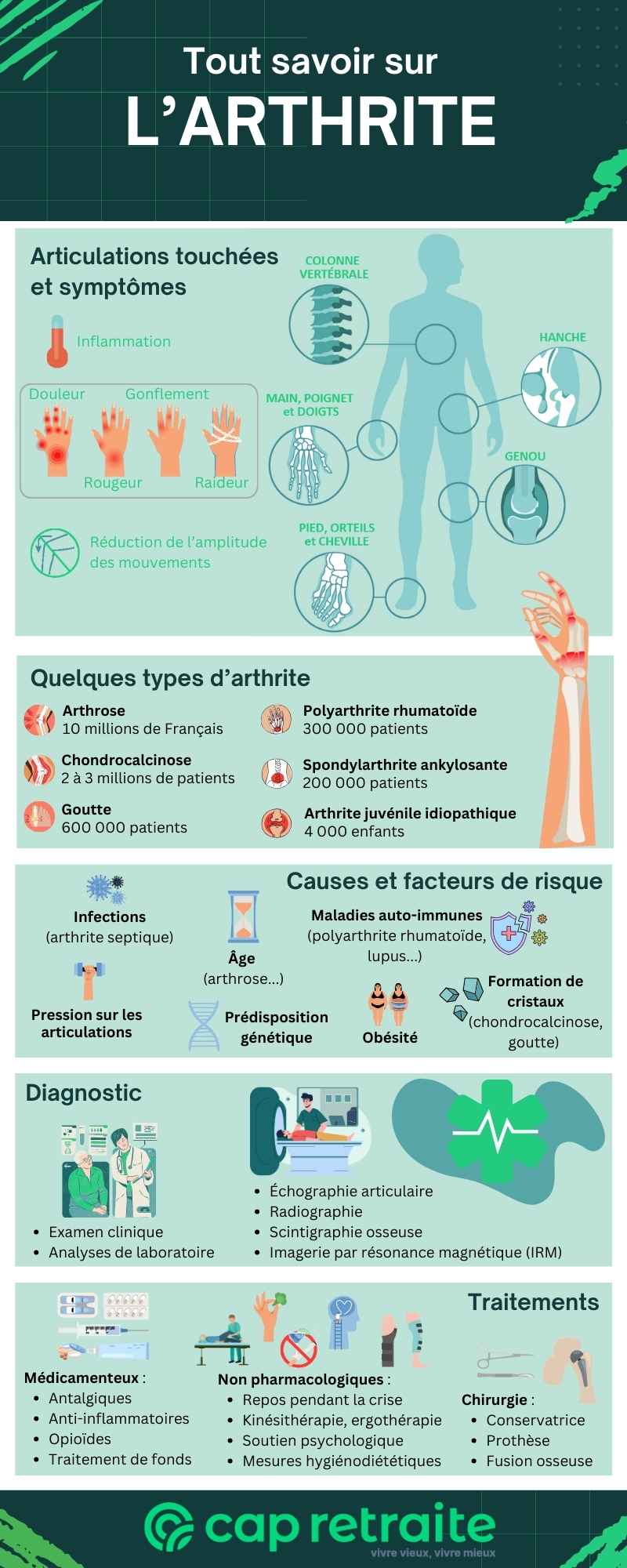
Comment est posé le diagnostic de l’arthrite ?
Le diagnostic de l’arthrite comprend plusieurs étapes : de la consultation chez le médecin traitant jusqu’aux tests d’imagerie médicale. Le but : distinguer le type d’arthrite et déterminer son évolution, afin de proposer une prise en charge optimale.
Consultation chez le médecin traitant
Le médecin interroge le patient sur les caractéristiques de la douleur (début, facteurs déclenchants, irradiation…).
Il cherche la présence des signes suivants :
- raideur (notamment matinale),
- gonflement articulaire,
- symptômes généraux (fièvre, fatigue, perte de poids),
- signes extra-articulaires (cutanés, oculaires, digestifs, etc.)
Il vérifie également s’il existe des antécédents chez le patient et ses proches, notamment de rhumatismes ou de maladies infectieuses.
L’examen clinique
Le médecin (généraliste ou rhumatologue) procède à un examen physique complet, en se concentrant sur les articulations touchées. Il recherche les problèmes suivants :
- épanchement articulaire (notamment visible au niveau des articulations superficielles, comme les doigts ou les coudes),
- signes inflammatoires locaux (chaleur, rougeur, douleur à la palpation),
- limitation de la mobilité articulaire,
- déformations articulaires.
Le praticien recherche également des signes d’atteinte d’autres systèmes, pouvant l’orienter vers le type d’arthrite (par exemple, un psoriasis cutané).
En cas d’épanchement, une ponction articulaire (prélèvement) permet d’analyser le liquide. Le but : rechercher des microcristaux (goutte…) et éventuellement identifier un germe (arthrite infectieuse).
Examens biologiques pour détecter l’arthrite
Une prise de sang permet de vérifier différents éléments liés à l’arthrite :
- bilan inflammatoire (les valeurs augmentent en cas d’inflammation) —
- vitesse de sédimentation (VS) — quantité de sang coagulé en une ou deux heures,
- protéine C-réactive (CRP) — produite par le foie,
- recherche d’anticorps spécifiques à chaque maladie (facteur rhumatoïde…),
- dosage de l’uricémie (en cas de suspicion de goutte)…
Examens d’imagerie pour évaluer l’arthrite
Différents examens d’imagerie médicale peuvent être prescrits :
- radiographie — pour chercher une perte de cartilage, des lésions osseuses et des ostéophytes. Elle ne détecte pas toujours les lésions précoces, mais est souvent utilisée pour suivre l’évolution de la maladie ;
- échographie articulaire — pour détecter un épanchement, des érosions osseuses, une bursite (liquide dans les bourses séreuses près des articulations), etc. ;
- imagerie par résonance magnétique (IRM) — plus sensible que la radiographie pour dépister précocement les signes d’inflammation, érosions osseuses, atteintes des tissus mous (tendons, ligaments, synoviale…) ;
- scintigraphie osseuse — pour évaluer l’étendue de l’atteinte inflammatoire.
D’autres examens complémentaires peuvent être prescrits, selon le type d’arthrite. Une biopsie cutanée, par exemple, sera parfois demandée en cas de lupus ou d’arthrite psoriasique.
Quel est le traitement de l’arthrite ?
Le traitement de l’arthrite varie en fonction des causes et mécanismes de la maladie spécifique.
Les arthrites ne peuvent généralement pas être guéries. Le traitement vise alors essentiellement à soulager les symptômes et à améliorer la fonction des articulations atteintes. Parfois, il permet d’atteindre une bonne rémission (arthrites réactionnelles, polyarthrite rhumatoïde prise en charge de manière précoce et optimale).
Traitement médicamenteux pour soulager la crise d’arthrite
Les médicaments les plus souvent prescrits pour soulager les douleurs liées à l’arthrite sont les suivants :
- antalgiques : le paracétamol est souvent le médicament antidouleur de première intention ;
- anti-inflammatoires non stéroïdiens (AINS) : les AINS (ibuprofène, etc.) sont fréquemment utilisés pour leur action à la fois antalgique et anti-inflammatoire ;
- anti-inflammatoires stéroïdiens (corticoïdes) : la corticothérapie sous forme d’infiltrations dans l’articulation ou par voie orale permet de réduire l’inflammation, la douleur et la destruction articulaire. Elle entraîne davantage d’effets indésirables que les AINS (prise de poids, diabète, manifestations cutanées, ostéoporose…) ;
- opioïdes : ces médicaments puissants sont parfois utilisés après échec ou contre-indication des autres options.
Traitements de fond de l’arthrite
Pour certaines arthrites, il existe des traitements de fond visant à modifier l’évolution de la maladie.
- pour la polyarthrite rhumatoïde et le rhumatisme psoriasique, on utilise des traitements de fond de type DMARD (Disease Modifying Anti-rheumatic Drugs), tels que le méthotrexate ;
- dans la goutte, des médicaments hypo-uricémiants (allopurinol ou fébuxostat) sont utilisés pour réduire le taux d’acide urique.
Traitements non pharmacologiques de l’arthrite inflammatoire
La prise en charge de l’arthrite est multidisciplinaire et inclut diverses mesures :
- repos et adaptation de l’activité — le repos de l’articulation est souvent conseillé lors des crises douloureuses. Les activités quotidiennes doivent être adaptées en fonction des douleurs et incapacités. Par exemple, éviter les longues marches pendant les crises et les sports sollicitants, mais favoriser la pratique du vélo et de la natation (en dehors des périodes douloureuses) ;
- kinésithérapie, physiothérapie et rééducation — massage et chaleur (contre la douleur), renforcement musculaire, exercices posturaux, balnéothérapie… ;
- ergothérapie — elle aide le patient à conserver ou retrouver son autonomie dans l’environnement quotidien en cas de limitations physiques. Elle comprend diverses techniques :
- entraînement par des activités proches de la vie quotidienne ;
- adaptation du poste de travail ;
- confection d’orthèses pour la prévention des déformations ;
- utilisation d’aides techniques ;
- prise en charge psychologique — accompagnement face à la perte d’autonomie et la douleur ;
- éducation thérapeutique — compréhension de la maladie et de ses traitements) ;
- mesures hygiénodiététiques — modification de l’alimentation, perte de poids… ;
- cures thermales — surtout dans le cas de l’arthrose.
Chirurgie pour les cas graves d’arthrite
La chirurgie est indiquée dans diverses situations, en fonction du type d’arthrite et de son évolution. On y recourt surtout lorsque les traitements conservateurs et symptomatiques ont échoué.
- Certaines interventions chirurgicales visent à préserver l’articulation d’origine en corrigeant les dommages ou en réduisant l’inflammation. C’est le cas, par exemple, de la synovectomie chirurgicale avec lavage articulaire. Celle-ci permet de retirer le tissu synovial inflammatoire dans l’arthrite septique et dans la polyarthrite rhumatoïde ;
- Des prothèses peuvent être utilisées pour remplacer l’articulation endommagée :
- arthroplasties prothétiques de l’épaule, du coude, de la hanche et du genou dans la polyarthrite rhumatoïde ;
- prothèse de hanche ou de genou, dans les cas d’arthrose avancée… ;
- Fusion osseuse (arthrodèse) pour bloquer l’articulation atteinte et éliminer les douleurs. L’opération est effectuée surtout pour le rachis, le poignet, la cheville, la hanche et le genou.
Quelles sont les articulations les plus touchées par l’arthrite ?
L’arthrite peut affecter diverses articulations du corps (des cervicales jusqu’aux orteils…). Les zones les plus touchées varient selon la maladie spécifique.
Arthrite de la main, du poignet et des doigts
Toutes les articulations des doigts, orteils, phalanges et poignets peuvent être atteintes par l’arthrite de la main. Cet organe est l’un des plus touchés par l’arthrose (35 à 45 % des cas, selon l’INSERM) et la polyarthrite rhumatoïde.
Les personnes souffrant d’arthrite des mains constatent souvent une diminution de leur force de préhension. Avec l’évolution de la maladie, elles rencontrent aussi des difficultés à effectuer des mouvements précis, comme tourner une clé ou nouer des lacets.
Arthrite de la colonne vertébrale (rachis)
L’arthrite peut toucher la colonne vertébrale, notamment dans le cas de l’arthrose (45 à 50 %), la spondylarthrite ankylosante et parfois l’arthrite psoriasique.
Le patient peut souffrir de maux de dos et de raideur. Dans la spondylarthrite ankylosante, les articulations de la colonne vertébrale se raidissent progressivement, au point que les vertèbres peuvent finir par se toucher.

Arthrite du genou
L’arthrite du genou se rencontre dans les maladies suivantes :
- arthrose — dans 30 % des cas (gonarthrose) ;
- polyarthrite rhumatoïde — les deux genoux sont touchés, avec des symptômes qui se manifestent par poussées ;
- goutte — des cristaux se forment dans l’articulation, avec une douleur soudaine et un gonflement, se manifestant par crises ;
- arthrite septique — la localisation la plus fréquente est le genou chez l’adulte.
Arthrite du pied
L’arthrite du pied se rencontre notamment dans la goutte. En effet, cette maladie débute souvent au niveau du membre inférieur, en particulier au pied (gros orteil, cheville, puis elle remonte dans le genou).
En outre, les chevilles et les articulations des pieds sont fréquemment atteintes dans la polyarthrite rhumatoïde.
Quelle différence entre arthrose et arthrite ?
L’arthrose est souvent considérée comme une forme d’arthrite. En fait, les mécanismes à l’origine de l’atteinte articulaire sont différents.
L’arthrite est due à une inflammation, tandis que l’arthrose est causée par un processus de dégénérescence. Cependant une arthrose avancée peut aussi provoquer une inflammation secondaire.
Arthrose | Arthrite | |
|---|---|---|
Mécanisme | Dégénératif (usure du cartilage) | Inflammatoire (attaque du système immunitaire ou infection) |
Inflammation | Secondaire (possible mais non systématique) | Primaire (cause principale) |
Douleur | Mécanique (s’aggrave avec l’effort, diminue au repos) | Inflammatoire (s’améliore avec l’activité, pire au repos) |
Sources :
Collège français des enseignants en rhumatologie. 2018. Rhumatologie. 6e édition. Elsevier Masson
Institut national de la santé et de la recherche médicale (INSERM). 2022. Arthrose. 2023. Polyarthrite rhumatoïde. 2023. Arthrite.
Cet article vous a-t-il été utile ?
Notez cet article afin de nous permettre d’améliorer nos contenus.


Réagissez, posez une question…