Le syndrome de Benson est une forme de démence affectant essentiellement les zones du cerveau responsables du traitement des informations visuelles et spatiales. Ses symptômes se distinguent de ceux de la maladie d’Alzheimer, qui en est toutefois souvent la cause. En effet, la mémoire est généralement préservée aux premiers stades. Le diagnostic est difficile, car elle peut être confondue avec des troubles de la vision d’origine oculaire. Une fois la maladie reconnue, un traitement peut être mis en place pour améliorer la qualité de vie du patient.
Qu’est-ce que le syndrome de Benson ou atrophie corticale postérieure ?
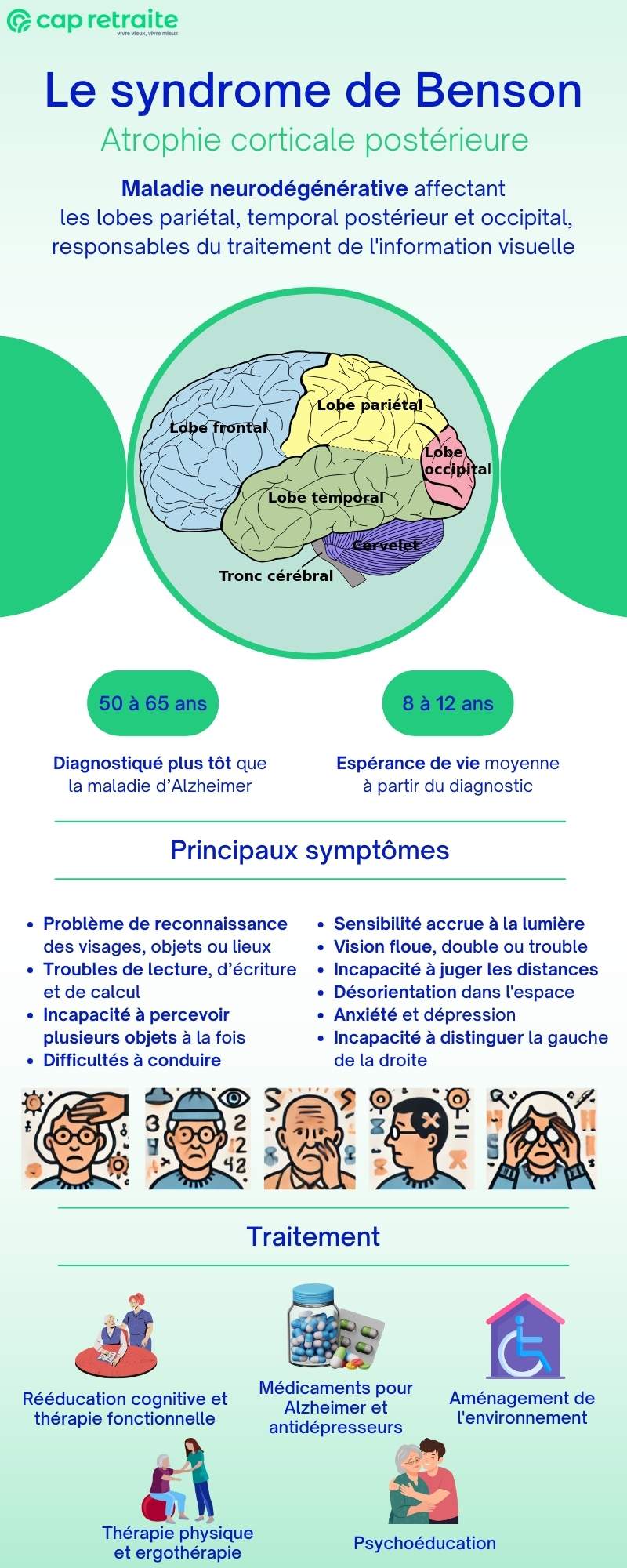
Le syndrome de Benson, aussi appelé atrophie corticale postérieure (ACP), est une maladie neurodégénérative rare. Elle entraîne une dégénérescence de plusieurs zones de l’arrière du cerveau – les lobes pariétal, temporal postérieur et occipital – responsables du traitement de l’information visuelle.
Elle se caractérise ainsi par des troubles progressifs des capacités visuelles et spatiales.
Le syndrome de Benson fait partie des formes atypiques de la maladie d’Alzheimer. La zone cérébrale affectée et les symptômes en découlant en font une variante visuelle.
L’atrophie corticale postérieure se distingue de la forme typique de la maladie d’Alzheimer par l’évolution de ses symptômes. En effet, la mémoire, le jugement et le langage ne sont généralement altérés qu’à des stades plus avancés.
Elle peut toutefois être due à d’autres troubles neurologiques, comme la maladie à corps de Lewy.
Le syndrome de Benson est diagnostiqué à un âge plus jeune que la maladie d’Alzheimer. En effet, ses premiers signes se manifestent le plus souvent chez des personnes âgées de 50 à 65 ans.
Quels sont les symptômes du syndrome de Benson ?
Les symptômes du syndrome de Benson ou atrophie corticale postérieure (ACP) sont les suivants :
- Difficulté à lire (alexie) : le patient se perd dans les lignes ou saute des mots ;
- Problèmes de reconnaissance des visages, des objets ou des lieux familiers (agnosie visuelle et prosopagnosie) ;
- Syndrome de Balint :
- Incapacité à percevoir plusieurs objets à la fois pour comprendre une scène (simultagnosie) ;
- Difficulté à réaliser des mouvements coordonnés, notamment en essayant de saisir un objet (ataxie optique) ;
- Difficulté à fixer un objet du regard et à se concentrer (apraxie optique) ;
- Syndrome de Gerstmann :
- Incapacité à distinguer la gauche de la droite ;
- Troubles du calcul (acalculie) et de l’écriture (agraphie) ;
- Perte de la reconnaissance de ses doigts (agnosie des doigts) ;
- Sensibilité accrue à la lumière ou aux surfaces brillantes ;
- Vision floue, double ou trouble dans des conditions de faible luminosité ;
- Incapacité à juger correctement les distances, entraînant des difficultés à éviter les obstacles ou à évaluer la position des objets ;
- Problèmes pour s’habiller ou utiliser des outils quotidiens (apraxie) ;
- Désorientation dans l’espace, même dans des environnements familiers ;
- Difficultés à conduire ;
- Phénomènes perceptifs inhabituels, comme la perception inversée de la taille ou la sensation que les objets sont à l’envers ;
- Anxiété et dépression, souvent liées à la conscience des difficultés ;
- Hallucinations visuelles (dans un cas sur quatre, environ).
Comment le syndrome de Benson évolue-t-il ?
Les symptômes et l’évolution du syndrome de Benson diffèrent d’une personne à l’autre, comme c’est le cas pour la plupart des troubles neurologiques.
En général, les premiers signes à se déclarer sont les problèmes de vision et de perception visuelle (lecture, écriture, perception de la profondeur et des distances, sensibilité à la lumière).
À un stade plus avancé, les problèmes de reconnaissance visuelle (des objets et personnes) et d’orientation dans un environnement familier peuvent se manifester. La personne peut rencontrer des difficultés à trouver ses mots et elle commence à développer des symptômes de la maladie d’Alzheimer.
Les troubles de la mémoire apparaissent généralement plus tard dans le syndrome de Benson. Cependant, chez certains patients, les pertes de la mémoire épisodique peuvent se déclarer plus tôt.
Quelles sont les causes du syndrome de Benson ?
Le syndrome de Benson est essentiellement dû à des processus pathologiques similaires à ceux de la maladie d’Alzheimer et des troubles apparentés.
Les principales causes du syndrome de Benson sont les suivantes :
1. Maladie d’Alzheimer
La majorité des cas d’ACP (80 %) sont dus à une dégénérescence cérébrale associée à la maladie d’Alzheimer.
Les patients présentent des plaques amyloïdes et des enchevêtrements neurofibrillaires (agrégats de protéine tau), caractéristiques d’Alzheimer. Cependant, la distribution de ces lésions diffère, se concentrant davantage sur les régions postérieures du cerveau.
2. Autres maladies neurodégénératives associées à l’APC
- Démence à corps de Lewy (DCL) : les patients atteints de DCL présentent en général des hallucinations visuelles, des troubles de la mémoire et des mouvements lents ou rigides, comme dans la maladie de Parkinson ;
- Dégénérescence cortico-basale (DCB) : cette condition peut entraîner des difficultés à utiliser un côté du corps, ainsi que des mouvements saccadés et lents ;
- Maladies à prions (par exemple, la maladie de Creutzfeldt-Jakob) : ces affections extrêmement rares peuvent provoquer une dégradation rapide des fonctions cognitives.
3. Facteurs génétiques
Les causes génétiques exactes du syndrome de Benson ne sont pas parfaitement comprises. Toutefois certaines mutations génétiques ont été identifiées chez des patients atteints d’ACP, notamment des mutations :
- des gènes présénilines 1 et 2 (PSEN1 et PSEN2),
- du gène de la protéine prion (PRNP),
- du gène de la protéine progranuline (GRN),
- du gène de la protéine tau associée aux microtubules (MAPT).
Elles sont également observées dans d’autres formes de démences, suggérant un lien potentiel entre ces conditions.
La recherche continue d’explorer la contribution des processus pathologiques et génétiques à l’apparition de la maladie. Le but : découvrir pourquoi certaines personnes sont plus susceptibles de développer cette maladie que d’autres.
Comment est diagnostiqué le syndrome de Benson ?
Le diagnostic du syndrome de Benson repose sur un examen clinique et sur différents tests. Il peut être difficile à poser en raison du caractère inhabituel des symptômes.
En outre, les premiers signes étant souvent liés à des troubles visuels,
la maladie peut d’abord être confondue avec des problèmes oculaires, retardant ainsi le diagnostic correct.
Les étapes du diagnostic de l’ACP sont les suivantes :
1. Consultation initiale et examen clinique
- Anamnèse : le médecin traitant interroge le patient sur ses antécédents médicaux et sur les symptômes rencontrés, notamment les troubles visuels et cognitifs ;
- Examen ophtalmologique : le médecin traitant envoie souvent le patient consulter un ophtalmologiste. Un examen visuel est réalisé pour exclure des causes purement oculaires des symptômes visuels. Si les tests ne détectent rien, on suspecte une cause neurologique ;
- Examen physique et neurologique : un examen clinique complet est réalisé pour évaluer les fonctions motrices, les réflexes et les capacités cognitives. Il vise aussi à exclure d’autres causes possibles des symptômes. Le médecin oriente ensuite le patient vers un neurologue ou un neuro-ophtalmologiste.
2. Tests neuropsychologiques
Des tests cognitifs et neuro-psychologiques sont effectués pour évaluer la mémoire, l’attention, les compétences linguistiques, ainsi que la perception visuelle et spatiale.
Ces tests aident à identifier les déficits spécifiques associés au syndrome de Benson. Ils visent aussi à différencier cette maladie d’autres formes de démence.
3. Imagerie cérébrale
- IRM (imagerie par résonance magnétique) : l’IRM est l’examen de choix pour évaluer la structure du cerveau. Elle permet de détecter une atrophie des lobes pariétal, occipital et temporo-occipital, typique de l’ACP. La réduction du volume cérébral dans ces régions est souvent plus marquée à droite, même si elle reste bilatérale ;
- Tomographie par émission de positons (PET) et tomographie par émission monophotonique (SPECT) : ces techniques d’imagerie nucléaire permettent d’évaluer la fonction cérébrale en mesurant le métabolisme du glucose et la perfusion sanguine dans le cerveau. Elles peuvent révéler des zones de faible activité dans les régions affectées par l’atrophie avant même que des changements morphologiques ne soient visibles sur l’IRM.
4. Prises de sang et analyses de liquides corporels
- Tests sanguins : ils sont effectués pour exclure d’autres causes potentielles des symptômes, comme des carences en vitamines ou des troubles de la thyroïde ;
- Ponction lombaire : cette procédure moins souvent réalisée consiste à prélever un échantillon de liquide céphalo-rachidien. Le but : rechercher la présence de protéines amyloïdes et tau, des marqueurs biologiques associés à la maladie d’Alzheimer et, par extension, au syndrome de Benson.
5. Électro-encéphalogramme (EEG)
L’électro-encéphalogramme (EEG) mesure l’activité électrique du cerveau et peut être utilisé pour évaluer la fonction cérébrale globale. Il est particulièrement utile si des anomalies plus généralisées du cerveau sont suspectées.
Quel traitement pour le syndrome de Benson ?
Comme pour toutes les maladies neurodégénératives, il n’existe actuellement aucun traitement curatif pour le syndrome de Benson. Cependant, plusieurs approches sont utilisées pour améliorer la qualité de vie des patients, en gérant les symptômes et en favorisant l’autonomie.
Traitements pharmacologiques du syndrome de Benson
- Inhibiteurs de la cholinestérase : des médicaments comme le donépézil, la rivastigmine et la galantamine, couramment utilisés dans la maladie d’Alzheimer, sont parfois prescrits aux patients atteints de l’ACP. Ils visent à améliorer la communication entre les cellules nerveuses en augmentant les niveaux d’acétylcholine, un neurotransmetteur important pour la mémoire et la cognition. Bien que leur efficacité soit variable, certains patients constatent une amélioration temporaire de leurs symptômes ;
- Médicaments pour les symptômes associés : les antidépresseurs et les anxiolytiques peuvent être prescrits pour gérer la dépression ou l’anxiété. De plus, en présence de symptômes parkinsoniens, des traitements comme la lévodopa peuvent être envisagés.
Approches non médicamenteuses
- Rééducation cognitive et thérapie fonctionnelle : les programmes de réadaptation cognitive sont essentiels pour aider les patients à maintenir leur autonomie. Ils comprennent des exercices pour renforcer les fonctions cognitives préservées. Ils visent également à développer des stratégies compensatoires pour les fonctions altérées, comme l’utilisation d’aides visuelles ou tactiles ;
- Psychoéducation : cette approche vise à informer les patients et leurs familles sur la nature de la maladie, ses symptômes et son évolution. En plus de réduire l’anxiété, elle améliore l’adaptation à la maladie en enseignant des stratégies pour gérer les symptômes et faciliter la vie quotidienne.
- Thérapie physique et ergothérapie : ces interventions aident les malades à conserver ou à retrouver des compétences motrices et à améliorer leur mobilité. Elles comprennent notamment des exercices pour accroître la coordination et l’équilibre ;
- Aménagement de l’environnement : l’ergothérapeute fournit également des conseils pour l’adaptation du logement afin de réduire les risques de chutes et de faciliter les activités quotidiennes. L’utilisation de marquages visuels, d’éclairages spécifiques ou d’autres aides pratiques permet de compenser les déficits visuels et de maintenir l’autonomie des patients. Des dispositifs d’assistance visuelle, comme les logiciels de reconnaissance vocale et les aides à la lecture peuvent également être bénéfiques.
Quels sont les signes de fin de vie avec le syndrome de Benson ?
À un stade avancé du syndrome de Benson, le patient subit un déclin sévère de ses capacités physiques et cognitives.
Les signes de fin de vie du syndrome de Benson sont notamment les suivants :
- Perte presque complète de la vision fonctionnelle ;
- Troubles de la mémoire et de la communication, avec une compréhension réduite des informations verbales et visuelles ;
- Changements dans les habitudes de sommeil, avec une agitation vespérale accrue ;
- Incontinence urinaire et fécale ;
- Retrait social et désengagement ;
- Changements de comportement et de personnalité (obsessions, méfiance, idées délirantes…) ;
- Perte des fonctions sensorielles (déglutition difficile, absence de réaction au toucher…).
Le malade a alors besoin d’aide pour tous les soins personnels, comme manger, boire et assurer son hygiène.
Quelle prise en charge en maison de retraite ?
Lorsqu’une personne âgée atteinte du syndrome de Benson commence à perdre son autonomie, elle a besoin d’être accompagnée au quotidien.
Le maintien à domicile peut être très difficile face à la dépendance et aux éventuels troubles du comportement. En effet, le patient a besoin d’aide pour la majorité des activités de la vie quotidienne (AVQ), comme manger ou même utiliser les toilettes. Il peut devenir incapable de sourire, de s’asseoir sans soutien ou de tenir la tête droite. Il lui arrive de ne pas reconnaître ses aidants et de les considérer comme des intrus.
Un accueil en établissement d’hébergement pour personnes âgées dépendantes (EHPAD) permet une prise en charge optimale du patient souffrant d’une atrophie corticale postérieure. Le personnel soignant peut l’assister dans tous les gestes qu’il ne peut plus faire seul. Il veillera à maintenir une alimentation et une nutrition adaptée, et œuvrera à prévenir les escarres liées à l’incapacité du résident à se mouvoir seul.
En fin de vie, des soins palliatifs peuvent aussi être mis en place pour soulager le résident sans qu’il doive être admis à l’hôpital.
Question fréquente
Quelle espérance de vie avec le syndrome de Benson ?
L’espérance de vie d’un patient atteint du syndrome de Benson est de 8 à 12 ans en moyenne, à compter de l’apparition des premiers symptômes. Elle est sensiblement la même que celle de la maladie d’Alzheimer. Toutefois, chacun est unique et certains malades vivent plus longtemps.
Cet article vous a-t-il été utile ?
Notez cet article afin de nous permettre d’améliorer nos contenus.


Réagissez, posez une question…